 衛生福利部統計處公布2021年死亡統計,去年死亡18萬4172人,較109年增加1萬1105人,10大死因由癌症蟬連40年榜首。圖/林澔一
衛生福利部統計處公布2021年死亡統計,去年死亡18萬4172人,較109年增加1萬1105人,10大死因由癌症蟬連40年榜首。圖/林澔一
【本報台北訊】疫情期間就醫障礙增加、民眾諱疾忌醫,國健署公布去年(2020年)4癌症篩檢量比疫情前一年(2019年)減少23.4%,今年7月也僅比去年同期多3.6%,減幅還有2成沒補回來,只能靠下半年衝刺。今年7月1日開跑的低劑量電腦斷層肺癌篩檢,截至25日上午9時止僅1032人利用,且近半數集中於北部有478人,中部和南部各251、274人,東部僅29人。
為鼓勵民眾踴躍參與癌篩,國健署署長吳昭軍今邀請4大醫學會代表、台大公衛教授陳秀熙,一同出面呼籲「疫情已趨緩,但癌症沒有消失」,符合5種公費癌症篩檢條件的民眾,應趕快出來篩檢。
台灣消化系醫學會秘書長邱瀚模指出,即便沒家族史,若不做任何篩檢,每15個人就會有1人大腸癌,潛在人數可觀。糞便潛血檢查陽性就有20%機會會大腸癌,要是後續不做大腸鏡也不治療,死亡率增加6成,拖愈久、死亡率愈高。
如果腸子裡有1顆大息肉,不處理,6至9個月就可能癌化,1年後大腸癌機會變2倍;要是已有早期大腸癌,不處理,半年至1年就會進展到更後面的癌症期別。
乳房醫學會理事長陳守棟說:「乳癌不是摸出來的,是照出來的!」乳房攝影才看得到乳癌早期的鈣化點,可減少40%晚期乳癌、減少41%乳癌死亡率。癌症篩檢不能靠名人罹癌去提醒,他建議婦女可用「生日」自我提醒,1年做攝影、1年做超音波,接替進行就有很好的效果。
頭頸部腫瘤醫學會常務理事呂宜興表示,疫情這2年多因外出要戴口罩,加重病人鴕鳥心態,原本口腔癌中晚期才診斷比例已經高達一半,現在又有上升趨勢。
早期口腔癌有得用雷射手術、口內手術就可處理好,晚期可能涉及大範圍切除、骨骼皮瓣的重建和復健,吞嚥和語言功能都會受影響,也有較高風險受到職場歧視。他提醒30歲以上長期有菸、酒、嚼檳習慣者,口內出現腫瘤或潰瘍2周不能癒合者,都應趕快出來做接受口腔黏膜檢查。
婦產科醫學會理事長黄建霈表示,子宮頸抹片檢查成效很好,早期只要簡單局部手術,一期也還有機會保留子宮。如果拖到很晚才發現,手術範圍較大,可能傷害到膀胱等周邊器官,術後可能需要長期裝尿袋、吃軟便劑或灌腸。目前台灣子宮頸癌發生率,已從20幾年前的10萬分之30降低到8,但距離10萬分之4的根除目標還有一段路要努力。
台大公衛流病與預醫所教授陳秀熙表示,癌症篩檢不僅可為健保省錢,也可減少生產力損失,推估4癌篩檢做1年,就可以為國家省下150億元,等於是花1元賺5元,是非常划算的投資,但反過來說,如果沒做好,未來就會面臨損失。
民眾可透過「全國癌症篩檢活動暨醫療院所資訊查詢網站」,查詢就近有參與公費癌篩的院所,也可直接詢問醫療院所或衛生局。
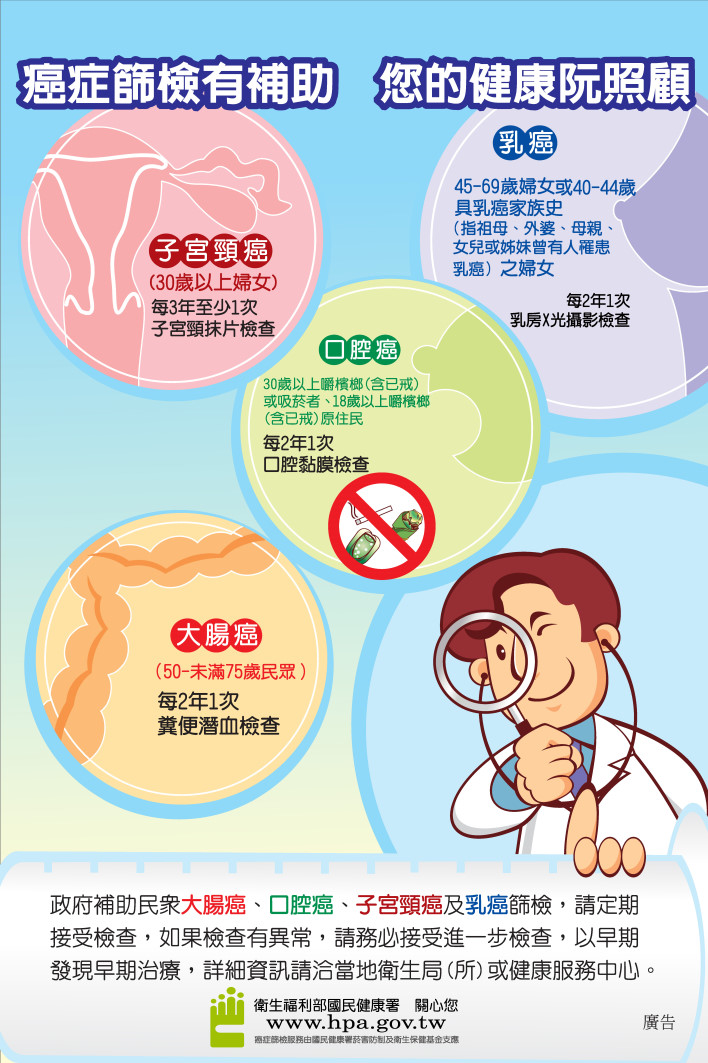
國民健康署補助5癌篩檢服務:
乳癌:45-69歲婦女、40-44歲二等血親內曾罹患乳癌之婦女,每2年1次乳房攝影檢查。
大腸癌:50-74歲民眾,每2年1次糞便潛血檢查。
子宮頸癌:30歲以上婦女,每3年應至少接受1次子宮頸抹片檢查。
口腔癌:30歲以上有嚼檳榔(含已戒檳榔)或吸菸之民眾、18歲以上有嚼檳榔(含已戒檳榔)之原住民,每2年1次口腔黏膜檢查。
肺癌:符合下列兩條件之一
(1)具肺癌家族史:50-74歲男性或45-74歲女性,且其父母、子女或兄弟姊妹經診斷為肺癌之民眾。
(2)重度吸菸史:50-74歲吸菸史達30包-年以上,有意願戒菸或戒菸15年內之重度吸菸者,每2年1次低劑量電腦斷層檢查(LDCT)。
 圖/取自衛生福利部國民健康署官網
圖/取自衛生福利部國民健康署官網